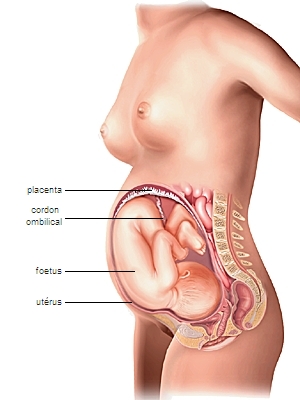
grossesse
Ensemble des phénomènes se déroulant entre la fécondation et l'accouchement, durant lesquels l'embryon, puis le fœtus, se développe dans l'utérus maternel ; état correspondant de l'organisme féminin.
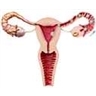
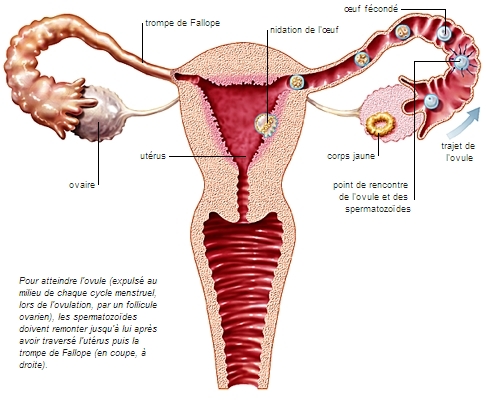
Un embryon est issu d’une cellule-œuf, ou zygote, lui-même produit de la rencontre d'un ovule (gamète femelle) et d'un spermatozoïde (gamète mâle) – processus appelé fécondation. La grossesse commence dès l'implantation de l'embryon, au stade de quelques cellules, dans la muqueuse utérine de la femme (nidation).
La grossesse dure en moyenne 9 mois, regroupés en 3 trimestres, soit 273 jours à partir de la date de la fécondation. Mais, comme celle-ci est le plus souvent difficile à évaluer, sauf dans le cas d'une fécondation artificielle (fécondation in vitro), les obstétriciens comptent souvent en semaines d'aménorrhée (S.A.), c'est-à-dire en semaines d'absence de règles : le début de la grossesse est alors fixé au 1er jour des dernières règles normales, sa durée étant de 41 semaines d'aménorrhée. En réalité, ce chiffre varie : 17 % des femmes accouchent au cours de la 41e semaine, 25 % entre la fin de la 38e et la fin de la 40e semaine et 29 % pendant la 42e semaine (→ accouchement). Il existe par ailleurs des variations ethniques : ainsi, les femmes noires accouchent une ou deux semaines plus tôt que les autres femmes. Avant 37 semaines d'aménorrhée, l'accouchement est dit prématuré ; après 41 semaines et 3 jours, on parle de terme dépassé.
1. Le déroulement de la grossesse
1.1. Signes précoces
L'un des premiers signes est l'absence de règles à la date prévue. Même si, d'ordinaire, les cycles menstruels sont irréguliers ou si un accident de santé ou un choc émotionnel peuvent expliquer une éventuelle irrégularité, la femme doit tenir compte de cette absence de règles car, si elle est enceinte, elle est déjà à 4 semaines d'aménorrhée.
Une femme qui surveille sa courbe de température matinale, pour une raison contraceptive ou pour favoriser la conception, peut observer un plateau thermique (élévation de la température persistant au-dessus de 37 °C) de plus de 16 jours alors que, normalement, la courbe redescend au-dessous de 37 °C la veille des règles. En même temps, d'autres signes apparaissent : émotivité, irritabilité anormales, nausées matinales, envies ou dégoûts alimentaires, gonflement et sensibilité des seins, besoins fréquents d'uriner, sensation de jambes lourdes, goût de métal dans la bouche.
Devant ces signes, la femme doit consulter un médecin pour faire confirmer ou infirmer la grossesse.
1.2. Premier trimestre
À l'examen gynécologique, l'utérus est globuleux et ramolli, le col utérin violacé et la glaire cervicale est absente. Ces signes, qui s'accentuent avec le temps, permettent, à 8 semaines d'aménorrhée, d'assurer le diagnostic de grossesse. Mais auparavant, celle-ci peut être confirmée par le dosage de l'hormone chorionique gonadotrophique (h.C.G.), présente dans l'urine et le plasma sanguin de la femme enceinte.
Des tests de grossesse sont en vente libre en pharmacie : fondés sur une réaction immunologique, ils décèlent la présence dans l'urine d'une forme d'h.C.G., la bêta-h.C.G., dès le 1er jour de retard des règles. Toutefois, leur efficacité n'est pas totale et les dosages d'h.C.G. dans le plasma sanguin faits en laboratoire sont beaucoup plus sûrs. L'hormone est décelable dès le retard de règles : son taux double toutes les 48 heures pour atteindre un maximum à un peu plus de 2 mois de grossesse.

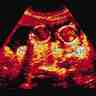
L'échographie permet, à 5 semaines d'aménorrhée, de voir le sac ovulaire et, à 6 semaines, l'embryon et le siège de la grossesse (→ échographie obstétricale). À 7 semaines, l'activité cardiaque de l'embryon est bien mise en évidence et, à 8 semaines, la présence éventuelle de plusieurs embryons (grossesse multiple) est confirmée. La meilleure période pour dater une grossesse au moyen de l'échographie et pour établir son terme, c'est-à-dire à la fois la date prévue pour l'accouchement et l'âge gestationnel, se situe entre la 8e et la 12e semaine d'aménorrhée. La mesure craniocaudale (du sommet de la tête au bas de la colonne vertébrale) de l'embryon permet alors de préciser le terme à 3 jours près. Plus tard, entre 12 et 20 semaines, c'est la mesure du crâne (diamètre bipariétal) qui sert de repère, mais la précision est moindre.
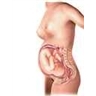
Au cours de ce trimestre, l'utérus augmente progressivement de volume. À partir du 2e mois, il gagne 4 centimètres en hauteur par mois. La hauteur utérine se mesure avec un mètre ruban, sur l'abdomen, depuis l'arcade pubienne jusqu'au fond de l'utérus. À 3 mois, le fond dépasse de peu le pubis.
Les signes se multiplient. La femme présente parfois une constipation, de la nervosité, des vertiges, des troubles du sommeil (insomnies, accès de somnolence irrésistibles), des sensations abdominales inhabituelles, une salivation excessive (→ hypersialorrhée). Elle peut prendre du poids (1 ou 2 kilogrammes) ou en perdre, si les nausées et les vomissements l'empêchent de s'alimenter.
1.3. Deuxième trimestre
Après la 12e semaine, les nausées s'atténuent, puis disparaissent. L'utérus se développe, l'abdomen gonfle et la grossesse devient visible. Les mouvements du fœtus sont perçus entre 20 et 22 semaines d'aménorrhée pour un premier enfant, entre 18 et 20 semaines ensuite. Les seins grossissent et s'alourdissent. La pigmentation de la peau s'accentue : une ligne verticale sombre se dessine sur l'abdomen et parfois des taches se forment sur le visage (masque de grossesse → chloasma) et sur la face interne des cuisses. La peau de l'abdomen s'amincit, se marquant parfois de vergetures par rupture des fibres élastiques cutanées. Le poids augmente (de 5 à 7 kilogrammes). Les dents et les gencives sont fragiles. À 4 mois et demi, le fond utérin atteint l'ombilic. Au 6e mois, la hauteur utérine est de 24 centimètres.
1.4. Troisième trimestre
Au 7e mois, la hauteur utérine est d'environ 28 centimètres, au 8e mois de 30 centimètres et à 9 mois de 32 ou 33 centimètres. L'utérus appuie en bas sur la vessie, si bien que la toux, les éternuements, le rire peuvent entraîner une incontinence urinaire. Vers le haut, il refoule l'estomac, occasionnant des brûlures (→ gastrite), et repousse le diaphragme, causant un essoufflement. L'abdomen se distend, les articulations du bassin deviennent douloureuses. Le corps s'alourdit, la fatigue s'accentue, le poids augmente encore de 4 kilogrammes, pour atteindre une augmentation totale de 9 à 13 kilogrammes. Les glandes mammaires sécrètent du colostrum.
Au cours du 8e mois, le fœtus se place normalement la tête en bas. Lors du 9e mois, sa tête s'engage dans le petit bassin, allégeant sa poussée sur le diaphragme : l'essoufflement s'atténue, tandis que la pesanteur pelvienne s'accroît. Des contractions utérines intermittentes non douloureuses se produisent.
Enfin, le terme de la grossesse est annoncé par la survenue de contractions utérines de plus en plus puissantes, rapprochées et régulières, qui accompagnent l'effacement puis la dilatation du col de l'utérus et marquent le début du travail, première phase de l'accouchement.
2. Le développement du bébé
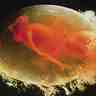
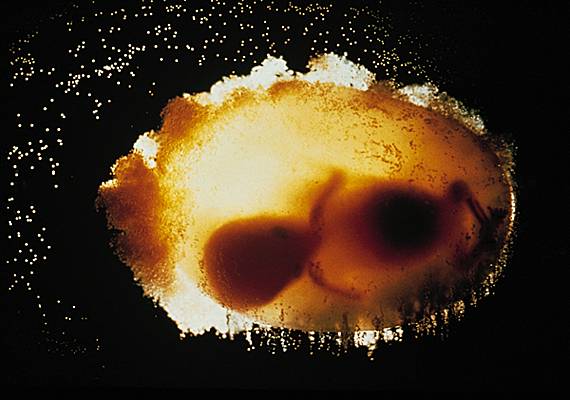
2.1. Premier trimestre : le développement de l’embryon
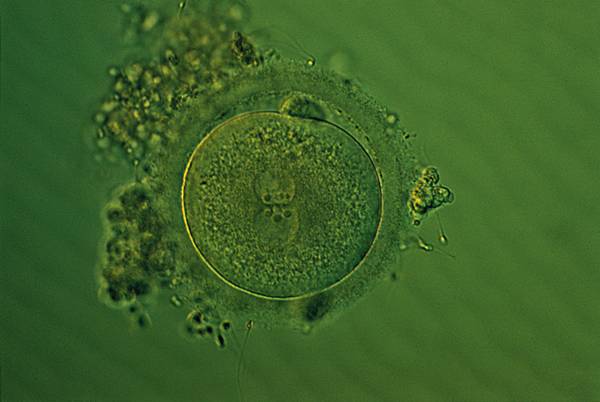
Au cours du premier trimestre de la grossesse, l'embryon se développe à partir de l’œuf (zygote). Ses cellules se multiplient (→ division cellulaire), ses tissus se différencient, ses différents organes se mettent en place (organogenèse), et il se transforme en fœtus.
2.1.1. Du zygote à l’embryon
Au cours de la segmentation, l'œuf se divise en cellules de plus en plus petites (→ blastomère). Sans que le volume de l'ensemble s'accroisse, ces clivages successifs aboutissent à la morula, sphère ressemblant à une mûre (morula en latin signifie « petite mûre »). La morula se creuse ensuite d'une cavité. L’embryon est désormais une sphère creuse, appelée blastula. Puis, l’un des pôles de la blastula s’invagine : c’est la gastrulation, qui aboutit à la gastrula Après trois semaines de vie intra-utérine, l'embryon est ainsi constitué de trois feuillets : l'ectoblaste, le mésoblaste et l'endoblaste.
Chaque cellule composant ces feuillets est programmée pour s'intégrer à un organe donné à un moment précis ; la migration des cellules a pour effet de délimiter les différents organes. L'ectoblaste se différenciera en tissu nerveux : système nerveux central (cerveau et moelle épinière), nerfs et peau. Le mésoblaste donnera naissance au cœur, aux vaisseaux artériels et veineux, aux reins ainsi qu'aux muscles et aux os. L'endoblaste sera à l'origine des organes respiratoires et digestifs.
2.1.2. Quelques jalons
Jour 7 : la nidation
À son arrivée dans la cavité utérine, où il reste libre pendant 2 ou 3 jours, l'œuf fécondé est une masse sphérique creuse (blastula → blastocyste). La cavité de cette sphère, remplie de liquide de sécrétion, est appelée blastocèle, et se trouve bordée par une couche de cellules aplaties, les cellules du trophoblaste, qui donneront les annexes de l'embryon, notamment le placenta. À l'intérieur du blastocèle, une masse cellulaire fait saillie : le bouton embryonnaire, qui donnera l'embryon lui-même. Pour poursuivre son développement, ce dernier doit tirer sa nourriture des tissus maternels ; à ce stade, l'embryon ne peut vivre que 24 heures libre dans la cavité utérine sans nidation.
L’embryon, sous forme de blastula, s’implante dans la muqueuse utérine, préparée à recevoir l'œuf, le 7e jour environ après la fécondation (soit le 21e ou le 22e jour du cycle menstruel). La nidation s’effectue grâce au trophoblaste, qui fusionne avec les cellules utérines. Elle s'effectue en général sur la paroi antérieure ou postérieure de l'utérus, près de la ligne médiane.
Jour 12
La formation du système nerveux central (neurulation), notamment de la moelle épinière, débute vers le 12e jour de vie intra-utérine. Le tube neural (future colonne vertébrale) est ouvert dans la cavité amniotique. À une extrémité, le cerveau se met en place, avec formation d'une masse liquidienne visible par échographie, le ventricule cérébral unique.
Jour 16
La circulation sanguine commence vers le 16e jour : les vaisseaux véhiculent des globules rouges synthétisés par une petite vésicule située près de l'embryon, la vésicule ombilicale.
Jour 22
À 22 jours de vie intra-utérine, l'intestin primitif, dérivé de l'endoblaste, est constitué à l'extérieur de la cavité abdominale.
Jour 23
Le cœur commence à battre très tôt, vers le 23e jour ; il se développe en dehors du thorax, pour ensuite être intégré dans la cavité thoracique. Les vaisseaux reliant le placenta à l'embryon forment le pédicule embryonnaire, qui se constitue dès la troisième semaine.
Jour 25
La face s'esquisse vers le 25e jour : les lèvres s'unissent sur la ligne médiane (la fente labiale, ou bec-de-lièvre, est une anomalie se produisant tôt au cours de la grossesse).
La peau, formée à partir de l'ectoblaste, comprend les glandes sébacées et les poils. L'origine embryonnaire commune de la peau et du système nerveux central explique la grande intrication fonctionnelle entre peau et innervation (sensibilité tactile). L'appareil urinaire, et notamment les reins, se forme à la même période, vers le 25e jour de vie intra-utérine.
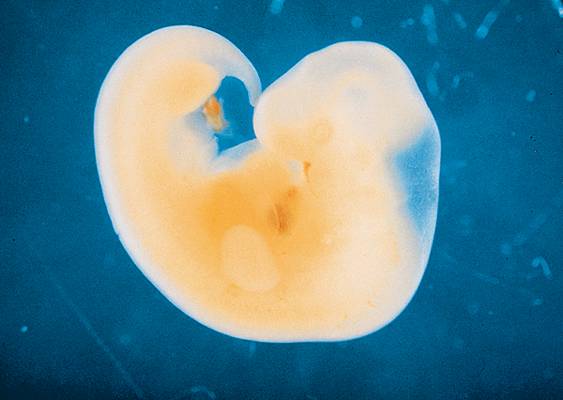
2.1.3. Fin du deuxième mois : de l’embryon au fœtus
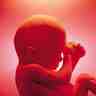
L'embryon devient un fœtus à partir du troisième mois ; il mesure environ 10 cm et pèse 45 g. L'embryogenèse, ou mise en place des différents tissus et organes, est terminée ; le jeune fœtus peut alors croître et rendre matures les fonctions de son organisme. Au terme de l'organogenèse se produit la différenciation sexuelle des organes génitaux internes et externes.
La différenciation du sexe
Le sexe génétique est déterminé dès la fécondation (→ sexe), mais l'aspect de l'appareil génital du jeune embryon ne permet pas de le différencier : il se compose de deux glandes, les gonades, et des canaux de Wolff et de Müller.
Chez l'embryon de sexe féminin, les canaux de Müller s'accolent : leur cloison disparaît sur une partie, donnant naissance à une seule cavité, l'utérus ; la partie supérieure de ces canaux reste séparée, pour former les trompes.
En revanche, chez le garçon, les canaux de Müller s'atrophient, et ce sont les canaux de Wolff qui donnent naissance aux glandes sexuelles annexes, la prostate et les vésicules séminales.
Le visage s’affine
Après la différenciation du sexe, le visage du fœtus s'affine : les yeux, très écartés, se rapprochent, les cristallins sont visibles dans les orbites, et les paupières sont présentes ; les lèvres, bien dessinées, s'épaississent.
Les mouvements actifs sont nombreux – ils sont visualisés par l'échographie –, mais il est habituel que la mère n'en ressente aucun.
2.2. Deuxième trimestre
Au cours du deuxième trimestre, le fœtus continue de croître et de développer ses différentes fonctions.
2.2.1. Mouvements
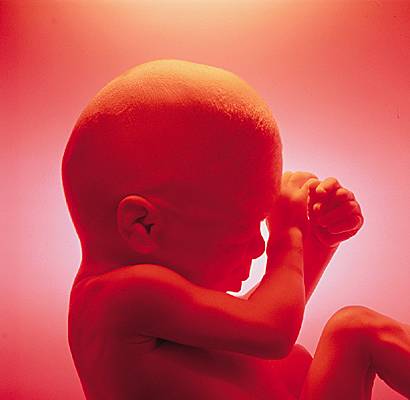
Les mouvements actifs, nombreux et spontanés, sont perçus par la mère à partir du 4e ou du 5e mois : les coups de pied ou de poing sont ressentis à toute heure du jour ou de la nuit. Le fœtus passe la plus grande partie de son temps à dormir, ses cycles veille-sommeil étant différents de ceux de sa mère.
2.2.2. Circulation sanguine fœtale
Le cœur bat à une fréquence élevée (120 à 160 pulsations par minute). La circulation fœtale est différente de celle du nouveau-né : il existe deux communications entre les circulations pulmonaire et générale, le canal artériel et la communication interauriculaire. La peau fœtale devient imperméable et se couvre d'un duvet, le lanugo. Les masses musculaires ainsi que les os et les cartilages se mettent en place.
2.2.3. Le cerveau et les sens
Le cerveau, organe complexe dans sa formation et son fonctionnement, est complètement terminé vers cinq mois de vie intra-utérine, le stock de cellules nerveuses, les neurones, étant définitif.
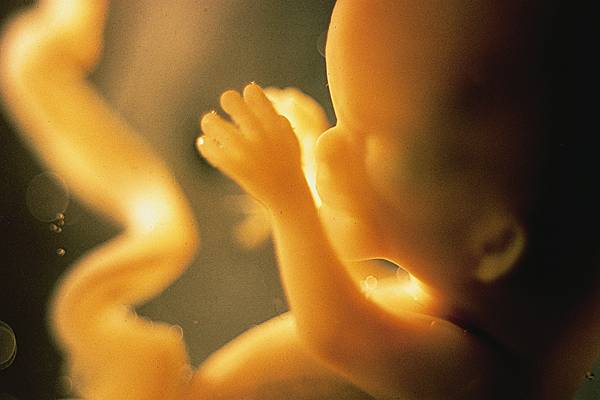
Le fœtus développe également ses différents sens, qui permettent déjà une communication entre l'enfant et ses parents : le toucher en est le premier, le fœtus réagissant tôt à une caresse ou au passage de la sonde d'échographie ; l'apparition du goût est liée à la différenciation des papilles gustatives de la langue (le fœtus aime les saveurs plutôt sucrées) ; l'ouïe est très performante. Dès 6,5 mois de vie intra-utérine, le fœtus est capable de reconnaître les voix maternelle ou paternelle. L'audition fœtale jouerait un rôle non négligeable dans l'acquisition de la langue maternelle.
2.3. Troisième trimestre
Au cours du troisième trimestre, le fœtus grossit, pour atteindre un poids moyen de 3,5 kg, et accumule des réserves dans le foie (sous forme de glycogène) et au niveau de la peau. Il termine la maturation de ses grandes fonctions neurologiques, cardiaques et respiratoires.
Vers le 8e mois, les alvéoles pulmonaires, lieu d'échanges pour la respiration dès la naissance, sont tapissées par une substance, le surfactant. Celui-ci empêche les alvéoles de se coller lors des premiers mouvements respiratoires en milieu aérien.
3. Le rôle du placenta et du liquide amniotique
3.1. Le placenta
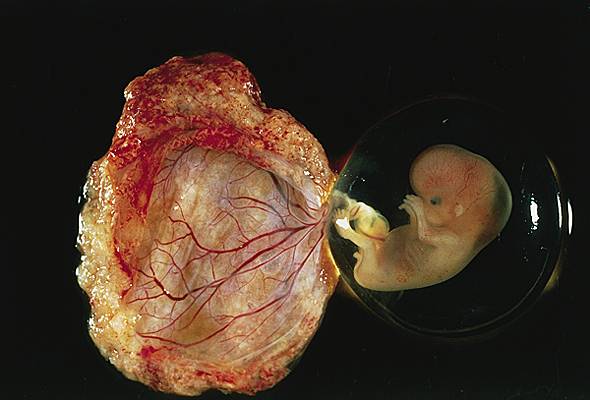
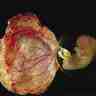
Le trophoblaste, qui assurait au tout début de la grossesse la vascularisation de l'embryon, va progressivement se transformer en placenta, l'organe nourricier du fœtus : il constitue le lieu de passage de l'oxygène et des nutriments de la mère vers le fœtus, bien qu'à aucun moment les deux circulations ne soient mélangées. Les échanges ont lieu dans la chambre intervilleuse.
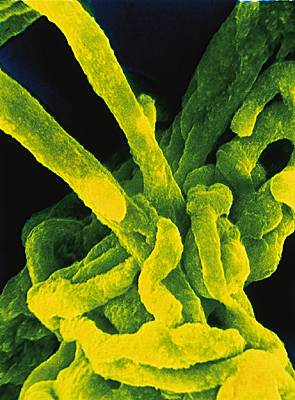
L'unité de fonctionnement du placenta est le cotylédon. Le sang maternel, par l'intermédiaire d'une membrane poreuse, le chorion, fournit l'oxygène et les aliments au fœtus. Le placenta se charge en retour d'évacuer les déchets produits par le fœtus.
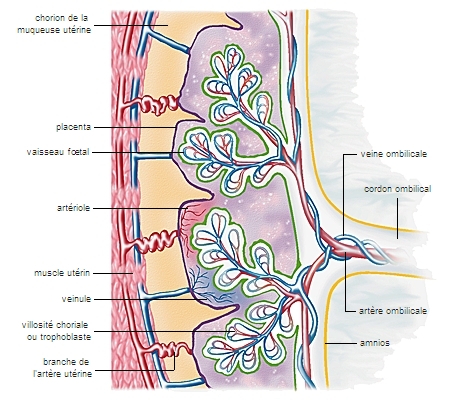
Le double rôle du placenta (nutrition et excrétion) est complété par une fonction de filtre très sélectif pour différentes protéines ou vitamines. Il retient également de nombreux virus ou des bactéries, protégeant ainsi le fœtus de l'infection. Toutefois, certains virus, comme celui de la rubéole, certains parasites, comme celui de la toxoplasmose, et des substances toxiques, en particulier des médicaments, peuvent traverser la barrière placentaire et sont alors responsables d'atteintes fœtales de gravité variable (→ fœtopathie).
3.2. Le liquide amniotique

Le liquide amniotique, milieu dans lequel baigne et se développe le fœtus, est produit par les membranes de l'œuf et du fœtus lui-même. Ce dernier avale ce liquide stérile (sans germe) – il en régurgite une partie –, puis l'élimine par sa vessie après que les reins l'ont filtré. Une anomalie rénale fœtale comme l'absence de développement (agénésie) est liée à une absence totale de liquide amniotique, ou anamnios.
Une petite partie du liquide amniotique absorbé par le fœtus est éliminée par le cordon ombilical, et rejoint la circulation maternelle. La totalité du liquide amniotique est renouvelée en 3 heures.
Le liquide amniotique fonctionne comme un amortisseur contre les chocs (bruits ou traumatismes) ; une protection contre les infections ; il permet à celui-ci de se mouvoir et évite les malpositions des membres ; par ailleurs, en pénétrant dans le poumon fœtal, il contribue au bon développement des alvéoles pulmonaires.
Une trop grande quantité de liquide amniotique, ou hydramnios, est fréquente lorsque le bébé est gros ou lorsque la mère est diabétique. L'hydramnios peut également apparaître en cas de trouble de la déglutition du fœtus. L’anamnios, qui peut conduire à des malformations du fœtus, correspond à l’absence de liquide amniotique.
Voir également grossesse extra-utérine.
4. La surveillance médicale prénatale

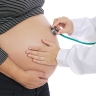
La surveillance médicale de la grossesse est effectuée par un gynécologue ou une sage-femme, en cabinet ou dans une maternité. Elle consiste en une série d'examens médicaux dont certains sont obligatoires. La prise en charge précoce et continue permet désormais de prévenir d'éventuels incidents.
4.1. Premier examen prénatal

L'examen clinique complet comprend un examen cardiovasculaire et pulmonaire, un examen des seins et un examen gynécologique (utérus, ovaires) ainsi qu'un frottis de dépistage si le frottis précédent date de plus d'un an. Le médecin demande des examens complémentaires : détermination des groupes sanguins si la future mère ne possède pas de carte de groupe sanguin complète (ABO, Rhésus et Kell), dépistage de la rubéole si elle n'est pas certaine d'avoir eu cette maladie, dépistage de la syphilis, de la toxoplasmose, voire du cytomégalovirus, de la drépanocytose pour les Africaines et de la thalassémie pour les femmes asiatiques ou du Moyen-Orient. Il propose également une recherche des sérologies de l'hépatite B et C, de la séropositivité au virus du sida (→ infection materno-fœtale). La recherche d'une protéinurie, pour déceler une atteinte rénale, et d'une glycosurie, pour dépister un diabète, est effectuée mensuellement. Une numération formule sanguine est obligatoire au 6e mois de grossesse. Ces examens permettent de déceler les grossesses à risque et de prévoir une consultation spécialisée. Celle-ci peut conduire à envisager un cerclage du col si celui-ci est ouvert, une recherche génétique lorsque la famille présente une maladie héréditaire (→ dépistage anténatal).
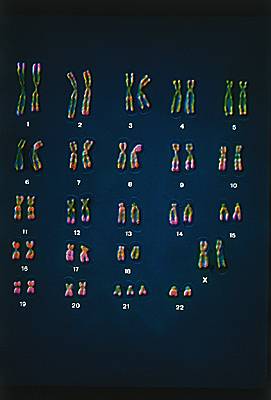
Un test précoce, appelé triple test, ou HT21, est proposé à la patiente entre la 14e et la 17e semaine d’aménorrhée ; il permet d’évaluer le risque d’anomalie chromosomique (trisomie) et de malformation du système nerveux. Ce test est réalisé à partir d’un prélèvement sanguin maternel ; son résultat prend en compte l’âge de la mère et l’épaisseur de la nuque du fœtus pour calculer le risque. Si ce risque est supérieur à 1/250 se discute alors l’éventualité d’une amniocentèse pour établir le caryotype du fœtus, c’est-à-dire sa carte chromosomique. Seuls 5 % des futures mères (tous âges confondus) au lieu des 15 % actuels devraient bénéficier d'une amniocentèse, qui dans 97 % des cas montre un caryotype fœtal normal. Le triple test n’est pas obligatoire, mais la patiente doit, si elle le refuse, signer une décharge de responsabilités à l’équipe soignante. Bientôt, ce test sanguin sera réalisé au premier trimestre.
4.2. Consultations suivantes
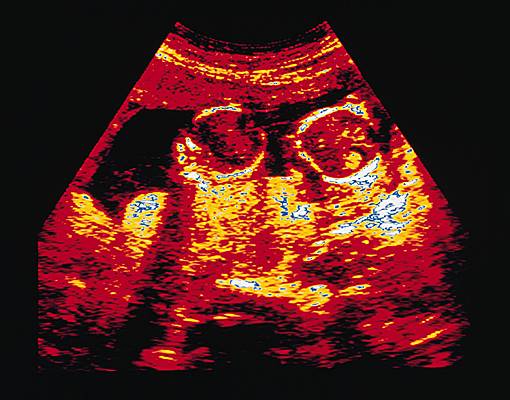
Elles se succèdent de mois en mois lorsque la grossesse se déroule normalement. Les mesures de la hauteur utérine sont notées sur une courbe, le développement et la vitalité du fœtus sont suivis. Le rythme cardiaque fœtal, perçu d'abord à l'échographie, puis à l'auscultation, est normalement régulier (de 120 à 160 pulsations par minute). Le poids de la femme est noté, sa tension artérielle, mesurée (la normale ne doit pas dépasser 13/8). Un toucher vaginal explore le col utérin.
Certains examens sanguins sont répétés régulièrement si la sérologie était négative au 1er examen : tous les mois pour la toxoplasmose, tous les mois jusqu’à 3 mois de grossesse révolus pour la rubéole. De même, lorsque la femme est Rhésus négatif, l’enfant risque d’être Rhésus positif, et la gravité des conséquences de l’incompatibilité Rhésus rend nécessaire la recherche mensuelle de la présence d’agglutinines. Un génotype du fœtus (sur Rhésus) est désormais possible par simple prise de sang maternel. Le dépistage des marqueurs de l’hépatite B a lieu à 6 mois de grossesse. L’échographie réalisée entre 20 et 22 semaines d’aménorrhée permet de rechercher des anomalies morphologiques du fœtus, d’étudier sa croissance et le plus souvent de déterminer son sexe. La dernière échographie, réalisée à 32 semaines, vérifie la position du fœtus, sa croissance, sa morphologie, l’abondance du liquide amniotique ainsi que la localisation du placenta.
4.3. Dernier examen prénatal
La consultation du 9e mois, normalement la dernière avant l'accouchement, permet de vérifier la vitalité du fœtus, le type de la présentation (par la tête, par le siège, etc.). Si l'enfant se présente en transverse ou par le siège, le médecin tente parfois de le retourner manuellement de l'extérieur (version par manœuvre externe). Selon les circonstances, l'état du col et des parties molles (présence de tissu cicatriciel pouvant gêner les contractions ou l'expulsion), l'obstétricien prévoit le mode d'accouchement (par les voies naturelles ou par césarienne). S'il envisage une anesthésie (péridurale ou générale), il fait pratiquer les examens nécessaires et demande une consultation d'anesthésie. C'est aussi au cours de ce dernier examen qu'est éventuellement envisagé le déclenchement artificiel de l'accouchement. Des conseils sont donnés à la mère de façon qu'elle sache partir à temps pour la maternité. Enfin, un rendez-vous est pris à 41 semaines d'aménorrhée pour un enregistrement des bruits du cœur fœtal et pour une amnioscopie si, à cette date, l'accouchement ne s'est pas produit.
5. Les aspects psychoaffectifs de la grossesse

Les progrès médicaux et l'évolution de la condition féminine ont transformé l'expérience de la grossesse, qui est de plus en plus choisie et désirée. Pourtant, celle-ci fait encore l'objet d'appréhensions obscures. Certaines d'entre elles ont une origine personnelle, ravivant les conflits infantiles (découverte de la sexualité, conflits œdipiens) ; d'autres sont liées aux circonstances (changement du rythme de vie, attitude du futur père, inquiétude professionnelle, problèmes matériels et moraux posés par la naissance, par exemple).
Au début, la femme enceinte se sent plus vulnérable sur le plan affectif : besoin de protection, recherche de gratification, dépendance envers l'entourage, « envies » alimentaires. Cet état accompagne les troubles du premier trimestre (nausées, vomissements, vertiges, nervosité, fatigue, insomnie), modes d'expression émotionnelle qui disparaissent le plus souvent dès que l'enfant commence à bouger. Toutefois, ils peuvent persister ou s'aggraver (vomissements incoercibles), entraînant une déshydratation et un amaigrissement qui nécessitent un traitement médical et psychologique et parfois même une hospitalisation.
La grossesse suscite parfois des manifestations anxieuses (phobies, obsessions, psychasthénie). Celles-ci doivent être prises en charge en milieu spécialisé, mais ne constituent pas un obstacle au déroulement normal de la grossesse.
Une bonne évolution de la grossesse dépend aussi du lien qui unit le couple. Les rapports amoureux ne sont pas interdits pendant cette période. Chaque couple doit trouver son rythme : il n’y a pas de conduite imposée. Les obstétriciens recommandent au futur père d’assister aux séances de préparation à l’accouchement de façon à être mieux informé et à mieux participer, avec sa compagne, à la naissance de l’enfant. Dans certaines maternités, des réunions d’information sont organisées à l’intention des couples.
6. Grossesse et vie quotidienne
L'alimentation d'une femme enceinte doit être équilibrée : la vitamine C est apportée en suffisance par les légumes et les fruits frais, le calcium, par les produits laitiers. Parfois, un supplément en fer et en acide folique est nécessaire. Pour éviter une contamination par la toxoplasmose ou la listériose, maladies dangereuses pour le fœtus, il faut consommer la viande cuite, rincer les légumes et les fruits, proscrire le lait cru et les produits à base de lait cru. La quantité de nourriture doit être surveillée afin que la prise de poids ne dépasse pas 12 à 13 kg. Idéalement, elle devrait être de 9 ou 10 kg.
Cette surcharge se répartit ainsi : fœtus, 3 kg ; placenta, 1 kg ; liquide amniotique, 1 kg ; utérus, 1 kg ; augmentation du volume sanguin, 1 kg ; augmentation du volume des seins, 1 kg. Le total est de 8 kg, auxquels s'ajoute un poids supplémentaire de graisse et d'eau.
L'activité sportive est conseillée, à l'exclusion des sports à risques traumatiques (ski, équitation) ou exigeant des efforts intenses (compétition, marathon, aérobic, musculation). Les deux premiers mois, les modifications hormonales entraînent une amélioration des capacités physiques. Ensuite, la modération est recommandée : natation, marche, gymnastique, danse rythmique aident à maintenir le tonus musculaire et à limiter la prise de poids ; après l'accouchement, le retour à la forme physique antérieure est plus rapide chez une femme sportive. La gymnastique prénatale est conseillée à toutes les femmes enceintes, dans le cadre de la préparation à l'accouchement, ainsi que des séances de gymnastique aquatique. De nombreuses techniques allient des exercices respiratoires à des mouvements d'assouplissement et à la relaxation (yoga, haptonomie, sophrologie, etc.).
L'hygiène corporelle doit être parfaite, car les problèmes dermatologiques sont fréquents pendant la grossesse. Toutefois, les douches brûlantes, les longs bains très chauds et les douches vaginales sont à éviter. Le massage des seins, de l'abdomen, des cuisses et des fesses avec une crème raffermissante est recommandé, ainsi que le port d'un soutien-gorge résistant. Les gencives, fragilisées, gonflent et saignent facilement. En revanche, les caries ne sont pas particulièrement favorisées, mais il est nécessaire de faire contrôler l'état de ses dents.
Voyager en train ou en avion (avec des bas de contention pour l'avion) reste possible, sauf avis médical contraire. Mais une femme enceinte doit éviter les longs voyages en voiture, les vibrations pouvant déclencher des contractions.
7. Les grossesses pathologiques
Tout événement survenant au cours de la grossesse et qui comporte un risque pour la mère et/ou pour l'enfant est considéré comme pathologique. En outre, une grossesse est dite « à risque » lorsqu'elle survient chez une femme atteinte d'une maladie préexistante que la gestation peut aggraver, qui peut compliquer l'accouchement ou influer sur l'état de santé du fœtus. Ces grossesses sont suivies de près et peuvent nécessiter une hospitalisation.
Parmi les maladies pouvant être aggravées ou réactivées par une grossesse, on trouve le diabète, le lupus érythémateux disséminé, le sida, la drépanocytose, certains cancers, des affections cardiaques (rétrécissement mitral, cardiopathies congénitales), pulmonaires (asthme), endocriniennes (hyperthyroïdie, hypothyroïdie), neurologiques (épilepsie, sclérose en plaques). Chez les femmes ayant subi une transplantation, la grossesse est à risque, mais d'autres facteurs de risque sont aussi reconnus : l'obésité, une forte consommation d'alcool, les toxicomanies, le tabagisme et l'âge de la femme (moins de 17 ans, plus de 38 ans).
L'évaluation médicale d'une grossesse tient compte des anomalies anatomiques osseuses ou utérines, de la présence d'une hypertension artérielle. On sait que le paludisme chronique, une rickettsiose, une hépatite virale (B surtout) entraînent souvent un avortement et que les femmes enceintes concernées par ces maladies doivent être surveillées. Une grossesse multiple est également considérée à risque, car elle peut entraîner un accouchement prématuré.
7.1. Premier trimestre
Au premier trimestre, ce sont les risques de fausse couche (→ avortement), les grossesses extra-utérines et les grossesses se compliquant de vomissements incoercibles qui font l'essentiel de la pathologie. Les menaces de fausse couche se traduisent par des douleurs pelviennes et des saignements vaginaux. Si l'échographie ne révèle pas de dommages irréversibles de l'œuf (arrêt de développement, décollement, œuf clair), un traitement hormonal par la progestérone, associé au repos, permet souvent de poursuivre la grossesse. Au début de la gestation, la grossesse extra-utérine, dans laquelle l'œuf s'est implanté hors de l'utérus, présente une réelle gravité avec son risque de rupture tubaire ; son traitement peut être médical, mais est le plus souvent chirurgical et consiste en l'ablation de l'œuf et, parfois, de la trompe endommagée. Des vomissements incoercibles dus aux modifications hormonales peuvent aussi marquer ce premier trimestre. Le repos, un traitement antiémétique (contre les vomissements), le jeûne – suivi de la réintroduction prudente de l'alimentation – sont le plus souvent efficaces. L'hospitalisation peut être nécessaire. Enfin, au cours de ce trimestre, la rubéole ou la toxoplasmose, si elles affectent peu la santé de la mère, peuvent être très graves pour le fœtus.
7.2. Deuxième trimestre
La menace d'accouchement prématuré représente la principale pathologie du deuxième trimestre, mais elle se prolonge également pendant le troisième trimestre. Elle se traduit par des contractions utérines indolores qui modifient progressivement le col de l'utérus. Le meilleur traitement de la menace d'accouchement prématuré est le repos accompagné, si besoin est, de traitements diminuant ou arrêtant les contractions utérines. Un accouchement est dit prématuré s'il survient avant 37 semaines d'aménorrhée. Au cours du second trimestre, il arrive parfois que la survenue de contractions entraîne à l'examen la découverte d'une béance du col de l'utérus : un cerclage est alors effectué entre la 12e et la 21e semaine. Associé au repos, parfois en position allongée, et au traitement relaxant l'utérus, il suffit souvent à faire disparaître la menace d'avortement et permet de poursuivre la grossesse en général jusqu'au terme normal, en tout cas jusqu'à un accouchement peu ou non prématuré.
7.3. Troisième trimestre
Au cours du troisième trimestre, diverses maladies maternelles peuvent compliquer une grossesse : l'anémie, l'hypertension artérielle, la toxémie gravidique, les infections urinaires et rénales. Des causes liées au fœtus peuvent aussi intervenir : un excès de développement (macrosomie fœtale) ou un retard de croissance intra-utérin, un excès de liquide amniotique (hydramnios) ou son insuffisance (oligoamnios). Les insertions anormales du placenta, par exemple le placenta praevia, sont aussi des facteurs de risque en raison des hémorragies qu'elles produisent.
Enfin, la constatation in utero de malformations fœtales compatibles avec la vie et permettant la poursuite de la grossesse nécessite aussi une surveillance accrue, une programmation de la naissance au meilleur moment et dans un centre spécialisé proche d'un service de chirurgie pédiatrique.
8. Grossesse et médicaments
Le fœtus est très sensible aux médicaments et aux drogues absorbés par sa mère ; le risque d'atteinte fœtale est élevé, si bien que toute prise de médicament non essentiel doit être exceptionnelle pendant la grossesse. C'est pourquoi une femme enceinte ne doit pas prendre de médicament sans avis médical.
Les principaux médicaments tératogènes (produisant, au stade embryonnaire, des malformations congénitales) sont les anticancéreux, les antidiabétiques oraux, certains antiépileptiques, le lithium, les hormones sexuelles de synthèse, les vaccins vivants atténués (rougeole, oreillons, rubéole, fièvre jaune et vaccin antipoliomyélitique de Sabin), certains antibiotiques (tétracyclines) et antipaludéens.
Les principaux médicaments toxiques pour le fœtus sont les sulfamides retard, les aminosides, les digitaliques, certains anticoagulants (antivitamines K), l'aspirine au cours du 3e trimestre. Les opiacés et les neuroleptiques agissent, quant à eux, sur les centres nerveux du fœtus et sont surtout toxiques pendant l'accouchement en raison de la difficulté respiratoire et de la trop grande somnolence qu'ils provoquent.
La prise de LSD, de cocaïne ou d'amphétamines entraîne un risque d'accouchement prématuré, d'insuffisance de poids fœtal, de malformation congénitale et de retard mental et physique. Dans le cas de l'héroïnomanie, non seulement l'enfant présente à la naissance une insuffisance pondérale, mais il naît intoxiqué et son sevrage demande 6 semaines. Si la mère est alcoolique, les risques d'avortement sont accrus ; le bébé pourra présenter des malformations faciales ou cardiaques, un retard de croissance, parfois un retard mental. Enfin, une consommation élevée de tabac est responsable d'une insuffisance de poids à la naissance, d'une diminution de la résistance aux infections, d'une sensibilité aux infections et aux maladies de l'appareil respiratoire.
9. Aspects juridiques
La femme salariée a droit au congé légal de maternité. L'état de grossesse lui confère également certaines garanties. Une femme enceinte ne peut être licenciée ni pendant sa grossesse, ni pendant ni plusieurs semaines après son congé de maternité (sauf pour faute grave non liée à la grossesse ou pour motif économique). Si le congé de maternité constitue un droit et non une obligation, il est cependant interdit d'employer une femme enceinte 2 semaines avant et 6 semaines après l'accouchement. En outre, certains travaux sont interdits aux femmes enceintes, comme le travail de nuit, et l'employeur doit lui proposer d'autres missions. La grossesse ne peut être un motif de refus d'embauche (→ travail).