vaccination

Administration d'un vaccin ayant pour effet de conférer une immunité active, spécifique d'une maladie, rendant l'organisme réfractaire à cette maladie.
L’histoire de la vaccination
Observations empiriques

Au cours des grandes épidémies qui dans le passé déciment l'Europe, on constate que les personnes contaminées qui ont survécu peuvent s'occuper des autres personnes atteintes sans retomber malades : elles sont devenues, définitivement, résistantes à la maladie en question – et à celle-là seulement.
Ces observations empiriques conduisent, bien avant que l'on ne découvre les mécanismes de l'immunité, à induire une maladie pour s'en protéger. La pratique de la variolisation, arrivée en Europe au début du xviiie siècle, aurait vu le jour en Chine au début du xie siècle. Apportée de Constantinople (où elle est pratiquée par des femmes grecques et circassiennes) en Angleterre par lady Mary Wortley Montagu, elle devient très en vogue sous le règne de Louis XV dans les classes privilégiées ; elle consiste à inoculer une variole bénigne (par scarification avec du pus varioleux) pour éviter une forme plus grave… mais elle fait beaucoup de dégâts.
Edward Jenner et la vaccine

La première méthode efficace de lutte contre la variole est la vaccination mise au point en 1796 par le médecin anglais Edward Jenner, sur la base de l’observation suivante : la maladie ne touchait pas les préposés à la traite des vaches qui avait préalablement contracté la vaccine, ou cow-pox (la variole de la vache), maladie bénigne transmise par les pustules des pis des femelles atteintes.

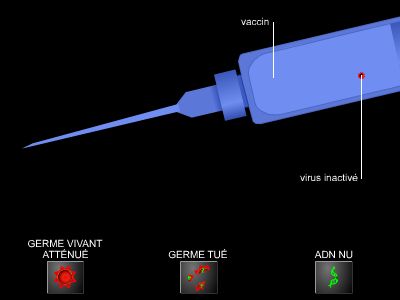
Le succès de la vaccination – effectuée de bras à bras avant que Louis Pasteur n’invente la culture de bactéries atténuées – est tel que le mot a été conservé pour désigner plus largement la pratique qui consiste à prévenir une maladie en injectant une petite dose de la bactérie ou du virus tués ou atténués qui lui est associé, ou de fragments de ces microorganismes, ou encore d’anatoxine (toxine bactérienne inactivée).
Le principe de la vaccination
La découverte des mécanismes de l'immunité a permis d'élucider le principe de la vaccination. En effet, outre la phagocytose (immunité naturelle ou innée) réalisée par des globules blancs spécialisés (les polynucléaires et les macrophages), l'organisme peut lutter contre une maladie infectieuse grâce à deux voies : l'une dite cellulaire (intervention des lymphocytes T), l'autre dite humorale (fabrication d'anticorps par les lymphocytes B).
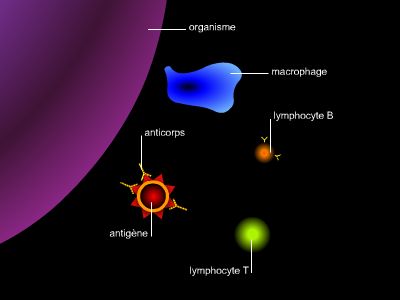
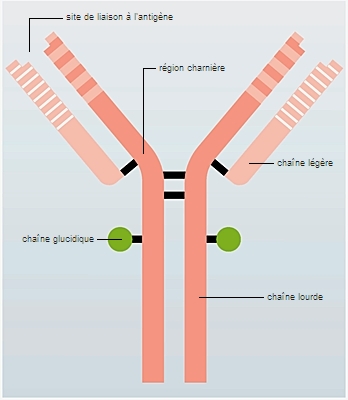
Le système immunitaire est sollicité pour éliminer tout ce qu'il ne reconnaît pas comme faisant partie de l'organisme (le soi) : c’est-à-dire tous les éléments étrangers (le non-soi), notamment les virus et les bactéries. Ces intrus font partie des antigènes capables de déclencher une réponse immunitaire incluant la fabrication d'anticorps. Le système est caractérisé par sa mémoire hautement spécifique et durable : lorsqu'il se retrouve en présence d'un antigène déjà vaincu, la réponse immunitaire est immédiate et efficace. Cette mémoire, assurée par des cellules mémoire (lymphocytes T et B) qui restent dans l’organisme après la fin de l’infection, est d’une durée variable selon les agents infectieux ; elle se prolonge parfois toute la vie (cas de la varicelle par exemple).
La vaccination, qui repose sur ces propriétés, consiste à mettre l'organisme en contact avec une fraction bactérienne ou virale de la maladie combattue (ou un virus atténué, une toxine inactivée, ou de l'ARN messager), afin que le système immunitaire l'élimine et en garde le souvenir. Un contact ultérieur avec la même maladie entraîne une réaction rapide et intense contre les antigènes reconnus. On parle d'immunité active, par opposition à la sérothérapie, dite passive, qui consiste à fournir les anticorps et non à stimuler le système immunitaire de l'organisme.
Étant donné que l'immunisation active n'apparaît que plusieurs jours ou plusieurs semaines après l'administration du vaccin, la vaccination représente le plus souvent un moyen de prévention contre une infection donnée. Mais elle peut être aussi utilisée pour renforcer les défenses de l'organisme contre une infection déjà installée (vaccinothérapie). La sérovaccination associe la vaccination (protection à long terme) et la sérothérapie (action immédiate) ; ainsi prévient-on le tétanos chez les personnes non vaccinées susceptibles d'avoir contracté la maladie à l'occasion d'une blessure, même minime (piqûre de rosier, par exemple).
La nature du vaccin
Plusieurs types de préparations sont utilisées :
• des germes tués ou inactivés : contre le virus de la grippe ;
• des germes vivants atténués : BCG contre la tuberculose ; vaccins anti-rougeole, rubéole, oreillons ; vaccin anti-rotavirus ; vaccin anti-amarile (fièvre jaune) ;
• des anatoxines sécrétées par le germe et inactivées : contre les toxines de la diphtérie, du tétanos ;
• des fragments ou antigènes, qui n’ont aucun pouvoir infectieux, extraits des germes (capsule de méningocoque ou de pneumocoque, polyoside de Hæmophilus influenza B (ou HiB), des germes de la typhoïde ou de l'hépatite B.
Cette dernière technique de fabrication, qui n’utilise qu’un fragment sans danger du microbe, est de plus en plus utilisée pour sa bonne tolérance.
• de l’ARN messager codant pour un antigène viral (par exemple, une protéine de l’enveloppe d’un virus) qui sera synthétisé par les cellules du patient.
Certains vaccins sont injectés seuls (BCG, fièvre jaune, grippe, méningocoque) mais la plupart des vaccins de l’enfant sont utilisés sous forme combinée de vaccin :
• trivalent : rougeole-oreillons-rubéole (ROR) ;
• tétravalent : diphtérie, tétanos, poliomyélite et coqueluche (DTCP) ;
• pentavalent : DTCP + hæmophilus HiB ;
• hexavalent : / DTCP + hépatite B + hæmophilus HiB.
Pour en savoir plus, voir l'article vaccin.
L'efficacité individuelle des vaccins
Elle dépend de plusieurs facteurs : la nature de l'antigène et la dose administrée, l'utilisation ou non d'un adjuvant, le mode d'administration et l'âge du sujet, mais aussi la constitution génétique de ce dernier, son état nutritionnel et son immunocompétence.
À sa naissance et pendant sa première année de vie, l'enfant possède des anticorps de type IgG (immunoglobulines gamma) qui correspondent sensiblement à ceux de la mère, lesquels, au cours des derniers mois de la vie intra-utérine, ont traversé la barrière placentaire. Si le bébé est allaité, des anticorps lui sont encore transmis par le lait maternel ; ils jouent un rôle protecteur important contre certaines infections.
Certains vaccins, comme le combiné rougeole-oreillons-rubéole (ROR), peuvent être inefficaces lorsqu'ils sont pratiqués avant l'âge de 1 an. Néanmoins, l'enfant est capable de s'immuniser très tôt, et la plupart des vaccins sont généralement administrés au cours de la première année.
L’efficacité des vaccins va de 60 % pour la typhoïde à 98 % pour le tétanos ou la diphtérie. Celle du vaccin contre la grippe varie selon les années et les variations génétiques des virus grippaux. L’élaboration d’un vaccin anti-grippal universel est à l’étude.
L’OMS, à travers son Plan d’action mondial pour les vaccins, a fixé un objectif de 90 % d’enfants vaccinés (on parle de « couverture vaccinale ») contre la diphtérie, le tétanos et la coqueluche avec un minimum de 80 % quelle que soit la région; ainsi que des objectifs d’introduction élargie de vaccins nouveaux ou sous-utilisés dans certains pays (tels que le vaccin antipneumococcique), et d’éradication de la poliomyélite et du tétanos maternel et néonatal, voire de la rougeole. Ce plan est soutenu financièrement par le budget des États et par le GAVI, l’Alliance Globale pour les Vaccins et l’Immunisation, partenariat lancé en 2000 entre des fonds publics et privés (États, Banque Mondiale, UNICEF, OMS, fondations philanthropiques privées).
L’efficacité collective des vaccins
La vaccination généralisée permet, lorsque le seul ou le principal réservoir de bactéries ou de virus est l’homme, de casser les chaînes de contamination, d’empêcher la circulation du microorganisme et de réduire le risque y compris pour les personnes non vaccinées (immunité de groupe). C’est ainsi que l’on est parvenu à éradiquer la variole en 1977 et que l’on espère éradiquer la poliomyélite dans les prochaines années. L’éradication de la rougeole est envisageable si la couverture vaccinale atteint 95 % dans le monde.
Tout refus individuel, de fondement philosophique ou religieux par exemple, retarde cette éradication dont le bénéfice est collectif.
Par ailleurs, l’immunité de groupe protège les individus qui ne peuvent bénéficier de certains vaccins (nouveaux-nés, immunodéprimés) ou chez qui l’efficacité est amoindrie (sujets âgés). Se vacciner est donc aussi un acte altruiste qui protège les plus vulnérables que soi. C’est ce qui justifie l’obligation vaccinale quand la proportion de population vaccinée diminue au-dessous du seuil de couverture vaccinale nécessaire au maintien de cette immunité collective.
Les étapes de la vaccination
Inoculation du vaccin
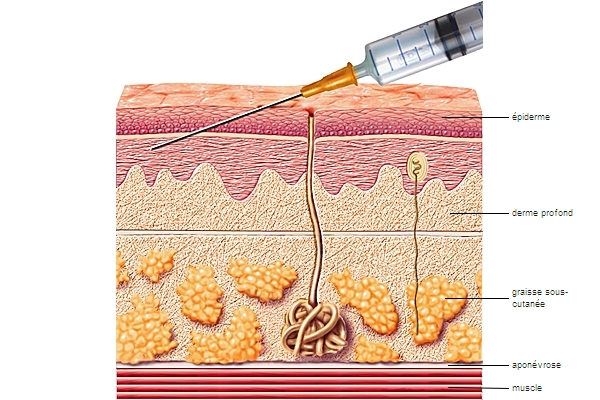
Selon le vaccin, l'inoculation peut être faite par voie sous-cutanée, intramusculaire, intradermique (→ injection) ou par voie orale (rotavirus). Depuis 2012, le vaccin en spray nasal contre la grippe est autorisé chez l'enfant en France. Ce vaccin s'avère plus efficace que le vaccin classique chez l'enfant, mais pas chez l'adulte. On a recours aujourd'hui à deux types de vaccination :
• les vaccinations combinées, qui consistent à mélanger, au moment de la fabrication, les vaccins dans la même seringue et à les inoculer en un seul point de l'organisme ;
• les vaccinations simultanées, qui consistent à administrer les vaccins en différents points de l'organisme ou par des voies différentes.
Primovaccination
Lorsqu'un organisme est vacciné pour la première fois (primovaccination), il ne réagit pas aussitôt : il connaît une période de latence qui varie entre 24 heures et 15 jours, selon la composition du vaccin et le système immunitaire du sujet. Ensuite commence la production d'anticorps (elle dure de 4 à 28 jours) ; c'est la période de croissance. Enfin, les anticorps sont progressivement éliminés de l'organisme (période de décroissance).
Rappels
Le rappel vaccinal correspond à la réintroduction de l'antigène après un certain délai, c'est-à-dire quand tous les anticorps fabriqués après la première injection ont été éliminés. Effectué trop tôt, le rappel peut être inopérant, car l'antigène réintroduit est détruit par les anticorps non encore éliminés et non par ceux nouvellement produits. La réponse secondaire de l'organisme est caractérisée par une courte période de latence et une intense période de croissance : les anticorps prolifèrent rapidement. Les cellules T et B mémoire sont stimulés immédiatement ; les cellules B se différencient en cellules sécrétrices d'anticorps spécifiques de l'antigène introduit.
Si des modifications antigéniques apparaissent au cours du temps dans la structure des virus, la vaccination doit être renouvelée chaque année avec un nouveau vaccin (vaccination annuelle contre le virus de la grippe, qui se modifie fréquemment).
Les vaccinations courantes
Les vaccinations concernent des maladies graves ou fréquentes et évitables.
Chez l'enfant

Jusqu’en 2017, certaines vaccinations étaient obligatoires, d'autres facultatives mais fortement conseillées : contre la tuberculose (B.C.G.), contre la diphtérie, le tétanos et la poliomyélite (D.T.P.), mais aussi contre la coqueluche – maladie infectieuse particulièrement grave chez le jeune nourrisson –, contre la rougeole, les oreillons et contre la rubéole (vaccin R.O.R.), le pneumocoque responsable de méningite et de pneumonie, les hépatites à virus B, le papillomavirus du cancer du col utérin conseillé chez la jeune fille, la fièvre jaune pour les personnes résidant en Guyane.
Depuis le 1er janvier 2018, suite à la stagnation de la couverture vaccinale, insuffisante pour assurer l’immunité de groupe contre certaines maladies, et la réapparition de foyers épidémiques (rougeole, méningite C), l’obligation vaccinale (jusque-là limitée au DTP) a été étendue aux vaccinations contre la coqueluche, la rougeole, les oreillons, la rubéole, l’Hæmophilus influenzæ de type B, l’hépatite B, le pneumocoque, et le méningocoque C.
Chez l'adulte
On distingue des vaccinations de plusieurs types : celles concernant des affections présentes dans toutes les parties du monde (tétanos, diphtérie, poliomyélite, poliomyélite, rubéole pour les femmes non immunisées, grippe pour les les femmes enceintes et les personnes âgées ou fragiles) ; celles qui sont obligatoires pour les personnes se rendant dans certains pays tropicaux ; celles, enfin, rendues nécessaires par une affection particulière ou en raison des risques inhérents à certaines professions (hépatite B pour les personnels de santé, rage pour les travailleurs agricoles, les vétérinaires ou les gardes forestiers, hépatite A pour les employés des secteurs alimentaires, etc.).
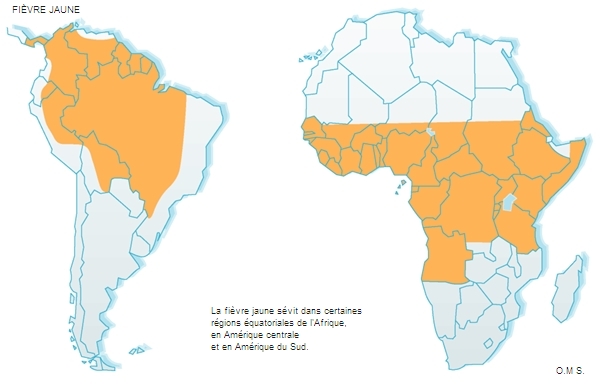
Enfin, en vue d'un voyage dans un pays où sévissent encore des maladies à potentiel épidémique (fièvre jaune, encéphalite japonaise, encéphalite à tiques, méningite à méningocoque par exemple), les vaccinations correspondantes doivent être pratiquées. Le vaccin contre la fièvre jaune est, selon les recommandations de l'Organisation mondiale de la santé (O.M.S.), obligatoire pour tout voyage en zone contaminée. Les pèlerins qui se rendent à La Mecque doivent être vaccinés contre une souche particulière de méningocoque en raison d’un risque spécifique.
Pour en savoir plus, voir l'article conseils pour les voyageurs [médecine].
Le calendrier des vaccinations
Le calendrier des vaccinations établi dans chaque pays inclut les vaccins strictement obligatoires, pour la scolarisation par exemple, et les vaccins recommandés.
Calendrier des vaccinations
CALENDRIER DES VACCINATIONS | ||||
VACCINS | BELGIQUE | QUÉBEC | FRANCE | SUISSE |
Bacille de Calmette et Guérin (B.C.G.) | En cas de contagiosité familiale et chez les professionnels de la santé | Proposé pour les voyages dans des pays à forte endémie tuberculeuse | Au cours du 2e mois, dans les milieux à risque. Le test tuberculinique n’est plus obligatoire pour les enfants de moins de 6 ans | À la naissance : pour les enfants des familles provenant de zones où la tuberculose est active |
Diphtérie, tétanos, coqueluche et poliomyélite : enfants | • 2 mois : 1re injection | • 2 mois : 1re injection | Obligatoires | • 2 mois : 1re vaccination |
Diphtérie, tétanos, coqueluche et poliomyélite : adolescents et adultes | • 16 ans et femmes enceintes : rappel pour le tétanos, la diphtérie et la coqueluche | • 14-16 ans : rappel | • 25 ans : 3e et 4e rappels recommandés | • Rappels tous les 10 ans |
Grippe | • Personnes à risque | • 6 mois, 23 mois | • Recommandé pour les personnes à risque (à partir de l’âge de 6 mois) et à partir de 65 ans : tous les ans | • Personnes à risque et à partir de 65 ans : tous les ans |
Hépatite B | • 2 mois : 1re injection | • 2, 4, 18 mois | • Obligatoire à 2, 4, 11 mois | • 2 mois, 4 mois, 6 mois ; puis rappel à 15-24 mois et à 11-15 ans |
Infections à Hæmophilus influenzæ de type b (H.I.b.) | • 2 mois, 3 mois, 4 mois, 15 mois | • 2 mois : 1re injection | Obligatoire | • 2 mois : 1re injection |
Rougeole, oreillons, rubéole | • 12 mois : 1re injection | • 12 mois : 1re injection | • Obligatoire à 12 mois et à 16-18 mois | • 12 mois : 1re injection |
Pneumocoque | • 2 mois : 1re injection | • 2 mois : 1re injection | • Enfants prématurés ou à risque (obligatoire) : 1 dose à 2, 3, 4 et 11 mois | • 2 mois : 1re injection |
Papillomavirus (HPV) | 13–14 ans (filles, 2 doses) | 9-13 ans (filles et garçons, 2 doses) | Recommandé à 11–13 ans (filles, 2 doses à 6 mois d’intervalle avant 14 ans ; 3 doses après) | 11-15 ans (filles et garçons, 2 doses) |
Varicelle | À partir de 12 mois (personnes à risque) | • 18 mois | 2 doses chez les personnes à risque (recommandé) | • 11-15 ans |
Méningite C | • 15 mois | • 12 mois | Obligatoire | • 12-15 mois |
Rotavirus | • 2 et 3 mois (Rotarix, payant) | 2 et 4 mois | Facultative | Recommandée |
Zona | Facultative | Recommandée à partir de 60 ans (ou de 50 ans pour les personnes à risque) | 1 dose recommandée entre 65 et 74 ans | Recommandée |
Contre-indications et effets indésirables
• Les contre-indications absolues à l'administration d'un vaccin sont l’hypersensibilité aux excipients ou à certaines valences et, pour les vaccins à virus vivant atténué, certains déficits immunitaires. Les vaccins bactériens inactivés (pratiquement tous remplacés désormais par des vaccins acellulaires) sont contre-indiqués en cas de grossesse ou de de forte réaction après une précédente injection.
En présence d'un terrain fortement allergique (à l’œuf notamment), la vaccination est possible selon un protocole bien défini comportant notamment une épreuve de tolérance au vaccin. La plupart des vaccins actuels sont inoffensifs en cas d’allergie à l’œuf, sauf peut-être les vaccins contre la fièvre jaune et l’encéphalite à tiques.
• Les contre-indications temporaires à l'administration d'un vaccin sont une fièvre certaines maladies neurologiques évolutives non stabilisées, et la prise de certains traitements immunosuppresseurs (corticothérapie, chimiothérapie anticancéreuse…) ; dans ce dernier cas, la vaccination sera, si possible, reportée après la fin du traitement.

Pendant la grossesse sont contre-indiqués par précaution les vaccins à germes entiers et à virus vivant atténué, sauf le vaccin antirabique (contre la rage) en cas de contamination certaine ainsi que le vaccin antiamarile (contre la fièvre jaune) en cas d'urgence. Les autres vaccins ne sont pas pratiqués, par précaution, sauf en cas d'urgence (mais ils le sont dans d’autres pays). En revanche, il est possible et même conseillé de vacciner une femme enceinte contre la grippe.
• Les effets indésirables. L'administration de certains vaccins peut entraîner des réactions locales (douleurs, rougeurs, gonflements), et plus rarement, une fièvre et parfois des réactions allergiques (fièvre, urticaire). Quelques cas d’encéphalites ont été décrits après un vaccin anti-rougeole/rubéole/oreillons, de façon bien plus rare (1 sur 10 millions de doses) qu’après la maladie (1 sur 1 000 à 6 000 cas). Le vaccin anti-rotavirus peut être à l’origine d’une invagination intestinale aiguë, de façon rare.
Un débat existe sur la responsabilité des vaccins et notamment de leurs excipients dans certaines maladies auto-immunes comme la sclérose en plaques ou l’hépatite auto-immune, mais aucune preuve n’a été rapportée à ce jour. Il a été prouvé que la vaccination des nourrissons et jeunes enfants n’augmentait pas le risque de mort inattendue du nourrisson, ni d’autisme. L’aluminium vaccinal peut parfois persister au site d’injection, mais il n’est pas responsable d’une atteinte musculaire diffuse ni d’une maladie générale.