œdème pulmonaire
Cet article est extrait de l'ouvrage « Larousse Médical ».
Envahissement des alvéoles pulmonaires par du plasma sanguin ayant traversé la paroi des capillaires (petits vaisseaux).
L'œdème pulmonaire est la principale manifestation clinique de l'insuffisance cardiaque gauche.
1. Les causes d'un œdème pulmonaire
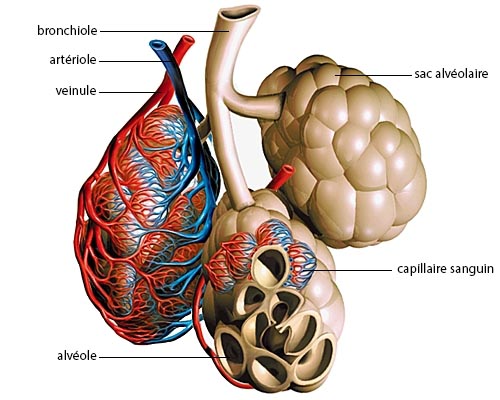
Normalement, le système circulatoire permet l'échange d'eau et de nutriments entre le sang et les tissus à travers la paroi des vaisseaux, grâce à un équilibre subtil entre les forces de la pression hydrostatique (tendant à faire sortir les liquides hors du vaisseau) et celles de la pression oncotique (liée aux protéines, tendant à retenir les liquides à l'intérieur du vaisseau), s'effectuant en sens opposé.
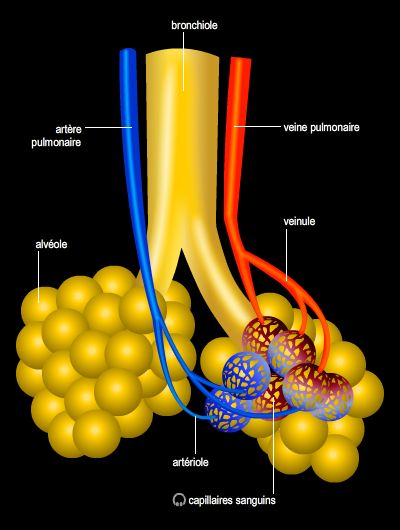
L'insuffisance cardiaque gauche provoque des anomalies de la circulation sanguine (débit, pression, vitesse, etc.), et le cœur défaillant ne peut assurer un débit suffisant pour couvrir, au repos ou à l'effort, les besoins de l'organisme. Le sang s'accumule alors dans la circulation pulmonaire, où il entraîne une augmentation de la pression dans les vaisseaux pulmonaires et une fuite du plasma vers les alvéoles pulmonaires. Ces dernières sont ainsi peu à peu inondées et l'oxygénation normale du sang par les poumons ne peut plus s'effectuer.
Un œdème pulmonaire est le plus souvent d'origine hémodynamique, lié à une augmentation des pressions dans la circulation pulmonaire. Celle-ci peut être due à un mauvais fonctionnement du cœur, à une poussée d'hypertension artérielle systémique (→ hypertension artérielle pulmonaire), ou encore à une hypervolémie (augmentation du volume sanguin). Beaucoup plus rarement, l'œdème pulmonaire peut être dû à une altération de la perméabilité des capillaires pulmonaires par des agents infectieux (virus de la grippe, certaines bactéries) ou toxiques.
2. Les symptômes et les signes d'un œdème pulmonaire
Dans l'œdème pulmonaire aigu, un essoufflement intense apparaît brutalement chez le malade, l'obligeant à se tenir assis ou debout (orthopnée), ainsi qu'une toux, accompagnée parfois de crachats mousseux rosés caractéristiques. L'apparition plus ou moins rapide des signes (œdème subaigu) dépend du mode évolutif de l'insuffisance ventriculaire gauche.
3. Le diagnostic d'un œdème pulmonaire
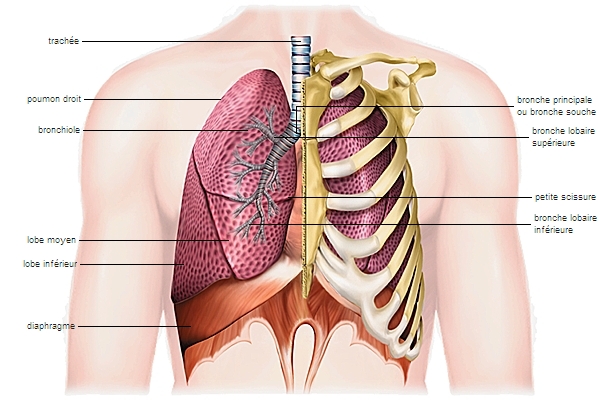
L'auscultation du cœur indique une tachycardie (accélération du rythme cardiaque), celle des poumons des râles secs, dits crépitants, prédominant aux bases. D'autres signes d'insuffisance cardiaque périphérique (augmentation de la taille du foie, turgescence des veines jugulaires) sont plus rares, l'œdème pulmonaire se manifestant surtout lorsque l'insuffisance ventriculaire gauche ne s'est pas encore compliquée d'une insuffisance ventriculaire droite.
La radiographie du thorax montre un gros cœur et une surcharge vasculaire au niveau des poumons, qui se traduit par une augmentation du diamètre des artères pulmonaires et par l'existence d'opacités caractéristiques.
L'analyse des gaz du sang artériel indique une diminution simultanée de la teneur en oxygène et en gaz carbonique. L'électrocardiographie confirme la tachycardie ; elle peut orienter vers l'origine de la maladie et mettre en évidence un facteur déclenchant, comme un trouble du rythme (→ arythmie cardiaque). Enfin, l'échocardiographie prouve l'existence d'une atteinte cardiaque et en précise le type. Associée au Doppler cardiaque, elle permet de préciser les pressions régnant dans la circulation pulmonaire.
4. Le traitement d'un œdème pulmonaire
Les diurétiques par voie intraveineuse et/ou les vasodilatateurs, en particulier veineux, traitent les symptômes et entraînent une diminution rapide de la pression dans la circulation pulmonaire. Ils ont remplacé la « saignée » historique. L'amélioration de l'oxygénation se fait par inhalation d'oxygène à l'aide d'une sonde ou d'un masque (→ oxygénothérapie) et la correction de la chute du débit cardiaque se traite par des médicaments cardiotoniques.
Le traitement de fond est celui de la maladie en cause et doit être entrepris chaque fois que cela est possible (normalisation d'une hypertension artérielle, par exemple).