surrénales (capsules) (suite)
Vaisseaux
La richesse de la vascularisation artérielle est remarquable. Chaque surrénale reçoit une artère surrénale supérieure issue de la diaphragmatique inférieure, une artère surrénale moyenne issue de l’aorte, une artère inférieure née de l’artère rénale.
Les veines n’ont aucune analogie avec les artères : il existe une veine surrénale principale, ou centrale, qui se termine à droite dans la veine cave, à gauche dans la veine rénale en un point fixe au bord gauche de l’aorte.
Les veines accessoires se jettent en haut dans la diaphragmatique inférieure, en bas dans la veine rénale.
Ph. de L.
Biochimie et physiopathologie
Deux glandes endocrines indépendantes existent dans les capsules surrénales, dont elles occupent respectivement les zones médullaire (le centre) et corticale (la périphérie, ou cortex surrénal). Leurs fonctions reposent sur la sécrétion d’hormones de types très différents, et la pathologie de chaque zone surrénale conduit, de ce fait, à des syndromes particuliers à l’une ou à l’autre.
Médullo-surrénale
Dans l’expérimentation sur l’animal, la suppression par curetage chirurgical de la médullaire ou la surrénalectomie totale avec traitement substitutif aux seules hormones corticales permettent la survie. La sécrétion médullaire ne paraît donc pas indispensable, compte tenu, toutefois, du fait que d’autres organes ou cellules (paraganglions sympathiques, hypothalamus, mésencéphale ou corps strié du cerveau, terminaisons nerveuses des fibres sympathiques) en produisent des quantités non négligeables.
• Nature et activité des hormones. Les extraits surrénaux renferment une hormone hypertensive, l’adrénaline*, isolée par J. Takamine dès 1901 et synthétisée peu après. Ce produit est le 3-4-dihydroxyphénylméthyl-aminoéthanol ; il est accompagné, dans les cellules chromaffines (prenant bien les colorants) de la glande, de la noradrénaline, ou 3-4-dihydroxyphényl-aminoéthanol, découvert en 1949 par le physiologiste suédois Ulf Svante von Euler. Cette dernière substance ne diffère de la première que par l’absence d’un groupement méthyle, CH3, fixé à l’azote de la chaîne d’aminoéthanol ; toutes deux renferment un carbone asymétrique (β), et l’isomère naturel est la forme L (lévogyre). Un précurseur de la noradrénaline, la dopamine ou 3-4-dihydroxyamino-éthylphényle, existe dans la médullo-surrénale et dans les cellules hormonogènes extra-surrénaliennes, en particulier dans les centres nerveux où la noradrénaline est beaucoup plus abondante que l’adrénaline. On désigne ces produits, dihydroxylés en 3, 4, comme le catéchol, sous le nom générique de catécholamines.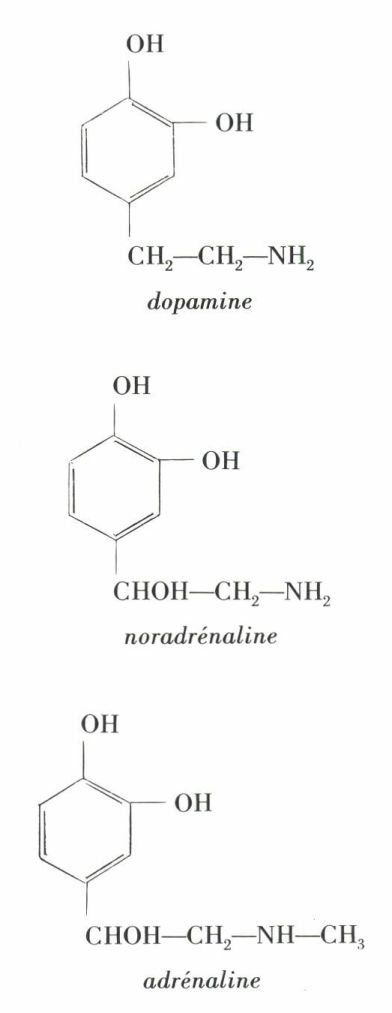
L’activité de l’adrénaline et celle de la noradrénaline sont qualitativement identiques, mais quantitativement différentes ; elles s’exercent à des doses très faibles, de 0,1 à 1,0 μg/kg chez l’homme. On admet que ces hormones agissent en se fixant à deux types de récepteurs cellulaires, dits « α et β adrénergiques », pour lesquels elles présentent une affinité particulière.
Leurs actions sont multiples. Elles sont fortement hypertensives par augmentation de la fréquence et de la puissance des systoles cardiaques et par une action sur la constriction vasculaire, différente selon les territoires tissulaires. La noradrénaline est exclusivement vaso-constrictrice, sauf sur les coronaires, tandis que l’adrénaline, vaso-constrictrice sur la peau et les viscères, est vaso-dilatatrice dans les muscles et sur les coronaires. Les catécholamines provoquent la contraction des muscles lisses de nombreux viscères (intestin, utérus), des bronches, de l’iris. Des actions métaboliques multiples sont exercées de 8 à 10 fois plus intensément par l’adrénaline que par la noradrénaline. La première augmente jusqu’à plus de 30 p. 100 le métabolisme de base de l’homme ; elle provoque une hyperglycémie par augmentation de la glycogénolyse hépatique et musculaire et stimule la libération des acides gras à partir du tissu adipeux.
Toutes ces activités sont identiques à celles qui mettent en jeu l’excitation des fibres nerveuses sympathiques. Les cellules dont proviennent ces fibres sont de même origine embryologique que les cellules chromaffines de la médullo-surrénale, et leur excitation conduit à la libération au niveau de leurs synapses périphériques de l’adrénaline et de la noradrénaline associées à la dopamine comme médiateurs chimiques.
• Biosynthèse et sécrétion. La biosynthèse des catécholamines comprend une succession d’étapes. Elles dérivent d’un acide aminé cyclique, la phénylalanine, ou acide phényl α-aminopropionique, et du produit de son hydroxylation en position 4, la tyrosine, ou 4-hydroxyphénylalanine, constituants de la plupart des protéines alimentaires. La 3-4-dioxyphénylalanine, ou dopa, se forme par hydroxylation de la tyrosine en 3, et la décarboxylation de la chaîne d’alanine de la dopa la transforme en dopamine. Cette dernière est le précurseur direct de la noradrénaline, par hydroxylation du carbone β de la chaîne d’alanine, et de l’adrénaline, par méthylation du groupe aminé de la noradrénaline. Tous ces corps et enzymes spécifiques de chacune des réactions leur donnant successivement naissance ont été mis en évidence dans la médullo-surrénale et dans les diverses cellules qui les élaborent. Chez l’homme, le débit quotidien des surrénales en catécholamines est de 2 à 3 mg, dont 80 p. 100 environ d’adrénaline et 20 p. 100 de noradrénaline. La sécrétion des catécholamines est explorée en clinique par leur dosage fluorométrique ; le taux plasmatique normal de l’adrénaline est de 1,2 μg/l, et celui de la noradrénaline de 5,2 μg/l. Une partie des catécholamines circulantes est éliminée par l’urine, qui en renferme en moyenne 400 μg par jour chez l’homme.
La sécrétion hormonale peut présenter des variations importantes du taux global des catécholamines ou de l’une de celles-ci. Ce taux est directement contrôlé par les nerfs splanchniques, dont l’excitation produit une décharge hormonale. L’acéthylcholine et la nicotine, à faible concentration, augmentent leur synthèse. Il en est de même des facteurs biologiques de la stimulation du tonus nerveux orthosympathique, que mettent en jeu toutes les circonstances dans lesquelles l’organisme réagit en s’opposant à une perturbation de son équilibre circulatoire (hémorragie, état de choc), humoral (hypoglycémie) ou thermique (lutte contre le froid). Toutes ces agressions s’accompagnent d’une stimulation sympathique et d’une hypersécrétion de catécholamines. Une surproduction de ces hormones de secours est nécessaire dans des circonstances critiques, alors que leur sécrétion n’est pas absolument indispensable en dehors de celles-ci, ce qui permet la survie après ablation de la médullo-surrénale.




