rein (suite)
La réabsorption de l’urée est passive et variable (avec le débit urinaire en particulier). La concentration de l’urine en urée est progressivement croissante de la corticale vers la papille au niveau du tissu interstitiel, des vaisseaux et des tubes collecteurs. C’est ce fait, lié à l’action de l’anse de Henle, qui explique, en particulier, que les urines ont une concentration en urée beaucoup plus forte que le plasma sanguin.
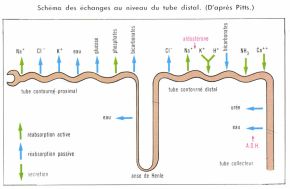
Le potassium est filtré par le glomérule, réabsorbé par le tube proximal, puis excrété par le tube distal (par échange avec des ions Na+). L’aldostérone agit sur cette sécrétion tubulaire.
Le glucose est le type des substances dites « à seuil ». Ces substances n’apparaissent pas normalement dans les urines, car leur réabsorption est complète en dessous d’un certain taux plasmatique. Pour le glucose, la réabsorption est proximale et le seuil égal à 1,80 g/l.
Filtration glomérulaire et phénomènes tubulaires assurent également l’excrétion et le contrôle du taux plasmatique de nombreux corps comme le calcium, le magnésium, les phosphates, le chlore, les sulfates, la créatinine et l’acide urique.
Le rein joue un rôle considérable dans le contrôle de l’équilibre acido-basique de l’organisme. Le pH plasmatique est rigoureusement constant à 7,35 chez l’homme. Or, le métabolisme physiologique aboutit à la formation journalière de 40 à 80 mEq (milliéquivalents) d’acides fixes. Il existe donc constamment une menace d’acidose, et le rein est le seul organe susceptible d’éliminer les acides fixes. Deux mécanismes concourent à cette élimination : la sécrétion d’ions H+ et l’ammoniogenèse.
Dans les cellules du tube distal, l’anhydride carbonique assure la formation d’acide carbonique. Celui-ci est dissous en ions H+, qui sont excrétés vers l’urine contre les ions Na+, et en CO3H, qui passe dans la circulation sanguine sous forme de CO3HNa. Dans la lumière tubulaire, l’ion H+ réagit sur les accepteurs de protons des différents systèmes tampons : bicarbonates, phosphates disodiques en particulier. Ce mécanisme assure donc non seulement l’excrétion des ions H+, mais aussi la réabsorption des bicarbonates. La quantité d’ions H+ éliminée dans l’urine par ce mécanisme est mesurée sous forme d’acidité titrable.
L’ammoniaque est formé dans le tube contourné distal, puis diffuse vers la lumière tubulaire pour s’unir aux ions H+. C’est grâce aux systèmes tampons et à l’ammoniaque que le pH urinaire ne s’abaisse pas en dessous de 4.
Lorsque l’organisme est menacé d’alcalose, l’urine devient alcaline grâce à une élimination de bicarbonates. Acidité titrable et ammoniaque urinaire s’annulent alors.
La formation de l’urine ne résume pas le rôle physiologique du parenchyme rénal. De nombreux arguments permettent de lui attribuer :
— une fonction érythropoïétique (action sur la formation des globules rouges) [malheureusement, l’isolement du facteur en cause n’a pu, jusqu’ici, être obtenu] ;
— un rôle dans les métabolismes azoté et lipidique ;
— un rôle dans la régulation de la tension artérielle et l’origine de certaines hypertensions. Les reins participent à la régulation de la tension par trois facteurs : excrétion de l’eau et des électrolytes, sécrétion de rénine, sécrétion d’un hypothétique principe hypotenseur. La rénine, sécrétée par l’appareil juxtaglomérulaire, libère un principe hypertenseur, l’angiotensine, et stimule la sécrétion d’aldostérone.
Exploration des reins
Examen clinique
Il donne peu de renseignement, car le rein est un organe profond. Seuls les reins ptosés (descendus) ou volumineux sont accessibles à la palpation.
Examens radiologiques
Ils sont une étape capitale de toute exploration rénale. L’examen de base en est l’urographie intraveineuse (U. I. V.), qui consiste à opacifier les voies excrétrices du rein par un produit opaque (iodé), injecté par voie veineuse. Cette technique renseigne sur la valeur sécrétoire de chaque rein et sur la morphologie des voies excrétrices (calices, bassinet, uretère, vessie). Elle donne souvent une bonne visibilité des contours du rein. L’urographie peut être complétée par des coupes tomographiques. En cas d’insuffisance rénale, on utilise la technique dite « par perfusion » (injection continue et rapide d’une grande quantité de produit de contraste dilué dans le sérum).
L’opacification de la voie excrétrice peut se faire par voie rétrograde ; on obtient alors soit une cystographie rétrograde, qui renseigne sur la morphologie vésicale et l’existence d’un reflux vésico-urétéral, soit une uretéropyélographie rétrograde (le produit de contraste est introduit directement dans l’uretère par une sonde).
Le rétropneumopéritoine est plus rarement employé. Il consiste à insuffler dans l’espace présacré un gaz qui diffuse derrière le péritoine. On visualise ainsi les organes rétropéritonéaux et notamment les reins.
L’artériographie est un examen irremplaçable pour l’étude des vaisseaux rénaux au cours de l’hypertension artérielle et pour le diagnostic des tumeurs du rein. L’injection de la substance de contraste dans l’aorte abdominale au-dessus des artères rénales opacifie tous les vaisseaux rénaux, et l’on décrit successivement un temps artériel, parenchymateux et veineux. Le produit est introduit dans l’aorte à l’aide d’un cathéter par voie fémorale rétrograde.
Examen des urines
Il peut être cytologique, bactériologique ou chimique. Les urines normales ne contiennent pas d’albumine ou une quantité infinie (moins de 0,05 g par 24 heures), très peu d’hématies et de leucocytes (moins de 3 000 au compte par minute), aucun germe, des cellules épithéliales, quelques cristaux parfois. On peut noter la présence de cylindres hyalins et épithéliaux. Les chiffres d’urée, de chlore, de sodium, de potassium... sont très variables suivant les régimes alimentaires. Dans les urines pathologiques, on constatera, selon les cas, la présence de sang (nombreuses hématies), de pus (leucocytes nombreux et altérés), de germes, de cylindres granuleux ou hématiques et de parasites.




