cataracte

Cet article est extrait de l'ouvrage « Larousse Médical ».
Opacification partielle ou totale du cristallin, due à l'altération du métabolisme des fibres cristalliniennes et responsable d'une baisse progressive de la vision.
Différents types de cataracte
La cataracte du sujet âgé est la plus fréquente. Tout individu peut présenter un début de cataracte, qui s'accentue avec l'âge. Les causes n'en sont pas encore exactement connues, mais on sait qu'un ralentissement de la synthèse des protéines s'opère et que le noyau cristallinien devient dur.
La cataracte de l'adulte peut être d'origine traumatique : contusion du globe oculaire sans effraction ou intrusion d'un corps étranger qui a pu passer inaperçue ; elle est alors souvent unilatérale. Elle peut aussi résulter d'une maladie générale (diabète, le plus souvent), de troubles du métabolisme phosphocalcique (hypoparathyroïdie, tétanie), de certaines affections neurologiques (myotonie de Steinert) ou dermatologiques (eczéma atopique, poïkilodermie, sclérodermie) ainsi que de certains traitements prolongés par les corticostéroïdes. Enfin, certaines pathologies oculaires peuvent se compliquer de cataracte : les fortes myopies, le glaucome, les uvéites ou d'autres affections de l'uvée (membrane de l'œil comprenant l'iris, le corps ciliaire et la choroïde) et les affections choriorétiniennes (décollement de la rétine, tumeur intraoculaire).
La cataracte de l'enfant a une origine parfois difficile à déterminer. Elle peut être congénitale, due à une maladie infectieuse contractée par la mère pendant sa grossesse et transmise à l'embryon (rubéole) ou, plus rarement, être la conséquence d'une maladie métabolique (galactosémie congénitale), ou accompagner une trisomie 21.
Symptômes et signes
Une cataracte se traduit par une baisse progressive de l'acuité visuelle, s'étalant parfois sur plusieurs années. Une sensation de brouillard est fréquente, ainsi que des éblouissements dus à la diffraction des rayons lumineux. Plus rarement, on observe une diplopie monoculaire (sensation de vision dédoublée persistant à la fermeture d'un seul œil). On peut parfois constater une leucocorie (pupille blanche).
Diagnostic
Chez l'adulte, l'examen ophtalmologique permet de mesurer la baisse de l'acuité visuelle. Après dilatation pupillaire, l'examen au biomicroscope sert à confirmer la cataracte, à apprécier le degré de l'opacification et à préciser son siège sur les différentes couches du cristallin. Des examens complémentaires sont parfois nécessaires au diagnostic, notamment si l'on suspecte une dégénérescence maculaire (du pôle postérieur de la rétine) : échographie oculaire, angiographie oculaire ou électrorétinographie. La biométrie oculaire permet aussi d'estimer avant l'intervention la taille du cristallin artificiel à implanter.
Chez l'enfant, la cataracte est plus difficile à détecter dans la mesure où celui-ci ne signale pas toujours la gêne visuelle, surtout si elle est progressive. En outre, l'acuité visuelle n'est mesurable qu'à partir d'un certain âge : chez les nourrissons, on ne peut tester que les réflexes photomoteurs, les clignements réflexes, la mauvaise tolérance à la fermeture du bon œil ou la poursuite d'une lumière par le regard.
Traitement
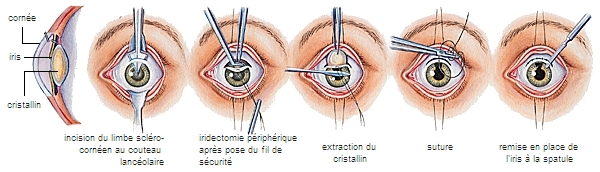
Le traitement proprement dit de la cataracte est chirurgical : extraction du cristallin avec implantation d'un cristallin artificiel.
Chez l'adulte, le remplacement du cristallin malade par un cristallin artificiel (implant) est devenu pratiquement systématique, la tolérance à long terme étant très bonne. La technique communément utilisée est la phacoémulsification qui permet de broyer le noyau du cristallin par les ultrasons et de l'aspirer avant d'implanter le cristallin artificiel. L'extraction intracapsulaire (ablation du cristallin en totalité) ou extracapsulaire (ablation du noyau en laissant la capsule) n'est utilisée que dans des cas particuliers.
La phacoémulsification est réalisée par une incision oculaire réduite (de 2 à 3 mm) permettant le passage d'implants cristalliniens souvent souples et pliables, suturée ou non (autoétanche), le plus souvent sous anesthésie locale ou topique (collyres anesthésiants de surface).
Les soins postopératoires locaux sont basés sur des collyres antibiotiques, anti-inflammatoires et mydriatiques (provoquant une dilatation pupillaire). La pose sur l'œil d'une coque rigide trouée permet en outre de le protéger les premiers jours.





