anesthésie générale
Cet article est extrait de l'ouvrage « Larousse Médical ».
Suspension de l'ensemble des sensibilités de l'organisme.
L'anesthésie générale est très largement utilisée lors des interventions chirurgicales. On y recourt également pour certains examens sophistiqués, longs ou douloureux, afin d'améliorer le confort du patient ou d'assurer une qualité technique suffisante. Elle s'obtient grâce à l'utilisation de divers agents anesthésiants administrés par voie respiratoire, digestive ou parentérale (veineuse) qui entraînent une perte complète de la conscience.
Le choix de ces agents dépend de caractéristiques propres au patient (âge, poids, etc.), de ses antécédents médicaux (maladies cardiaques, rénales, hépatiques, etc.) et de la durée prévisible de l'examen ou de l'intervention chirurgicale.
Historique
L'anesthésie générale est connue depuis 1540, année où le chirurgien suisse Paracelse utilisa l'éther pour la première fois. L'anesthésie a commencé à se développer au xixe siècle lorsque fut réalisée la première anesthésie intraveineuse au chloral. Depuis, des progrès fondamentaux ont été réalisés avec l'utilisation, en 1844, du protoxyde d'azote en chirurgie dentaire, avec l'emploi des barbituriques de courte durée d'action en 1927 et, à partir des années 50, avec l'apparition des anesthésiques volatils halogénés (halothane), qui ont permis un renouveau de l'anesthésie par inhalation. S'y ajouta l'utilisation de la ventilation artificielle avec intubation endotrachéale (introduction d'un tube dans la trachée). La curarisation peut compléter l'anesthésie, en entraînant un relâchement musculaire complet.
Principe
L'anesthésie générale associe trois types d'action : la narcose (ou perte de conscience, ou sommeil profond), qui est due à l'administration d'un agent anesthésique, soit par inhalation (autrefois d'éther, aujourd'hui de protoxyde d'azote ou d'agents halogénés), soit par voie intraveineuse (barbituriques, kétamine, éthomidate et, plus récemment, diprivan) ; l'analgésie (disparition de la douleur), qui est obtenue grâce aux substances morphinomimétiques telles que la phénopéridine ou le fentanyl ; la curarisation (emploi d'une substance paralysante), qui permet le relâchement musculaire nécessaire au bon déroulement de l'intervention.
Déroulement
Avant l'opération, une consultation du médecin anesthésiste avec le patient est essentielle. Elle permet au médecin d'établir un contact psychologique avec le patient (de lever éventuellement les angoisses de celui-ci en lui expliquant le déroulement de l'intervention), de connaître ses antécédents médico-chirurgicaux et familiaux (réactions aux anesthésies déjà subies par le patient ou par des membres de sa famille, traitements en cours, allergies, intoxication alcoolique, etc.), ainsi que d'effectuer un examen clinique complet. S'y ajoutent parfois des examens complémentaires tels que prise de sang avec mesure de l'urée et de la glycémie, recherche de sucre et d'albumine dans les urines, électrocardiogramme et radiographie pulmonaire. La veille au soir, le patient est laissé à jeun pour éviter les vomissements pendant l'intervention. Une ou deux heures avant l'anesthésie, on lui administre souvent un sédatif et un dérivé de la belladone qui permet d'éviter des réactions gênantes (hypersalivation, ralentissement cardiaque ou vomissements).

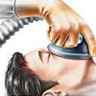
Pendant l'opération, l'endormissement (ou induction de l'anesthésie) est réalisé par l'administration d'un agent anesthésique, plus souvent aujourd'hui par injection intraveineuse que par inhalation d'un anesthésique gazeux. L'anesthésie par inhalation consiste à appliquer sur le visage du patient un masque relié à un ballon contenant un mélange gazeux d'oxygène (30 % minimum) et de protoxyde d'azote (70 % maximum) associés à un anesthésique volatil (halothane).
L'anesthésie par injection intraveineuse consiste à introduire dans la circulation sanguine un agent hypnotique anesthésique auquel on associe essentiellement un produit curarisant (supprimant l'action des nerfs moteurs sur les muscles) et un produit analgésique de type morphinique lorsqu'il est nécessaire de diminuer la douleur. Le maintien de l'anesthésie intraveineuse s'effectue soit par réinjection périodique d'agents anesthésiques intraveineux, soit par inhalation d'un anesthésique volatil. L'anesthésie générale nécessite une surveillance permanente des fonctions vitales, respiratoires et circulatoires du patient durant toute la durée de l'intervention. La pose d'un cathéter dans une voie veineuse permet la perfusion de divers produits : sérum glucosé ou salé, soluté de remplissage vasculaire, curarisants, etc. L'anesthésiste contrôle la pression artérielle et pratique si nécessaire une perfusion adaptée. Il surveille la profondeur du sommeil, qui doit rester au stade chirurgical, c'est-à-dire avec respiration régulière et relâchement musculaire.
Après l'opération, le patient est conduit dans une salle spécialisée dite « salle de réveil ». La surveillance du réveil est très importante, car c'est souvent à ce moment que se produisent les accidents anesthésiques (étouffement par chute de la langue) ou liés à l'acte opératoire. Le malade n'est ramené dans sa chambre que lorsqu'il a retrouvé un état de conscience normal et des réflexes suffisants. Néanmoins, l'utilisation de certains calmants (benzodiazépines) provoque souvent une amnésie postopératoire, et le patient, ne se souvenant plus de ce premier réveil, a l'impression de ne s'être réveillé que dans sa chambre. Un délai de quelques heures est nécessaire avant que le patient puisse recommencer à boire puis à manger.