parathyroïdes (suite)
Anatomie
Disposées, d’après les descriptions anatomiques classiques, à la partie postérieure des extrémités supérieures et inférieures des lobes du corps thyroïde, les parathyroïdes sont, en réalité, plus généralement groupées au niveau de la partie inférieure de ces lobes. Parfois, elles ont une situation ectopique et se trouvent dans le corps thyroïde, derrière l’œsophage ou le pédicule carotidien.

Histologie
Les parathyroïdes sont constituées de travées faites de petites cellules peu colorables, dites « principales », et de quelques grandes cellules fortement colorables, dites « oxyphiles ». Les travées sont séparées par des cloisons conjonctives.
Physiologie
Les parathyroïdes sécrètent une hormone*, la parathormone, qui intervient dans le métabolisme phosphocalcique. Celle-ci libère le calcium de l’os en agissant directement ou par l’intermédiaire des ostéoclastes ; elle augmente son absorption intestinale et favorise sa réabsorption par les tubules du rein. Par ce triple mécanisme, elle a tendance à élever la calcémie (taux du calcium dans le sang). L’activité des parathyroïdes est uniquement réglée par le taux de la calcémie (toute hypercalcémie diminuant la sécrétion de la glande, et toute hypocalcémie la stimulant) et ne dépend d’aucun autre organe. L’hypophyse, notamment, n’influence pas leur fonctionnement comme celui des autres glandes endocrines.
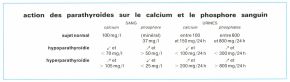
Insuffisance des parathyroïdes, ou hypoparathyroïdie
Elle est le plus souvent d’origine inconnue. Rarement, elle peut être la conséquence d’une intervention chirurgicale portant sur la thyroïde ou d’une irradiation de cette glande. Ses manifestations chroniques consistent principalement en lésions de la peau et des phanères, en apparition d’opacités sur le cristallin, en signes d’hyperexcitabilité musculaire (signe de Chvosteck, de Trousseau) et en modifications de l’électromyogramme. Son expression majeure est la crise de tétanie*, l’hypoparathyroïdie n’étant d’ailleurs pas la seule cause de ce syndrome.
Le traitement consiste en l’injection d’urgence de calcium intraveineux dans les formes aiguës (tétanie) et dans l’emploi de vitamine D (calciférol) et d’un régime riche en calcium dans les formes chroniques. Les extraits thyroïdiens, difficiles à préparer, donnent des résultats inconstants.
Excès de fonctionnement des parathyroïdes, ou hyperparathyroïdie
Hyperparathyroïdie primaire
Elle reste à son début latente pendant des années, puis des manifestations très évocatrices surviennent. Les signes osseux, connus depuis longtemps, réalisent le tableau classique de l’ostéite fibro-kystique de Recklinghausen, caractérisée par des douleurs au niveau des os, par des fractures spontanées ou consécutives à un choc minime, plus rarement par des tumeurs osseuses de taille variable. Les signes rénaux sont fréquents et consistent en une polyurie, en une lithiase rénale calcique ou parfois en une néphrocalcinose (dépôts de calcium dans le parenchyme du rein) ; si la maladie n’est pas soignée, des déformations osseuses considérables se constituent, l’insuffisance rénale apparaît et la mort survient dans un état de cachexie.
L’examen radiologique montre une décalcification diffuse du squelette, se traduisant sur les clichés par une transparence osseuse anormale, par un amincissement de la corticale des os longs et parfois par la présence de géodes (cavités).
Le seul traitement possible est de nature chirurgicale. Il consiste dans l’ablation des parathyroïdes et assure la guérison.
Hyperparathyroïdie secondaire
De nombreuses affections qui perturbent le métabolisme phosphocalcique ont pour conséquence un fonctionnement excessif des parathyroïdes, tendant à maintenir dans une étroite limite le taux du calcium dans le sang. Tel est le cas de certaines insuffisances rénales chroniques, de l’ostéomalacie, de quelques formes de rachitisme.
J. P.
B. Castleman, Tumors of the Parathyroid Glands (Washington, 1952). / G. Rucart, les Parathyroïdes, physiologie et morphologie (Le François, 1953).




